为进一步提升心血管内科医护人员对介入手术术后并发症的应急处置能力,强化医护协同协作机制,筑牢患者安全防线,3月6日,东院区心血管内科六病区全体医护人员在病区成功开展了一场以“经股动脉穿刺行PCI术后发生迷走神经反射”为主题的实战化应急演练 。
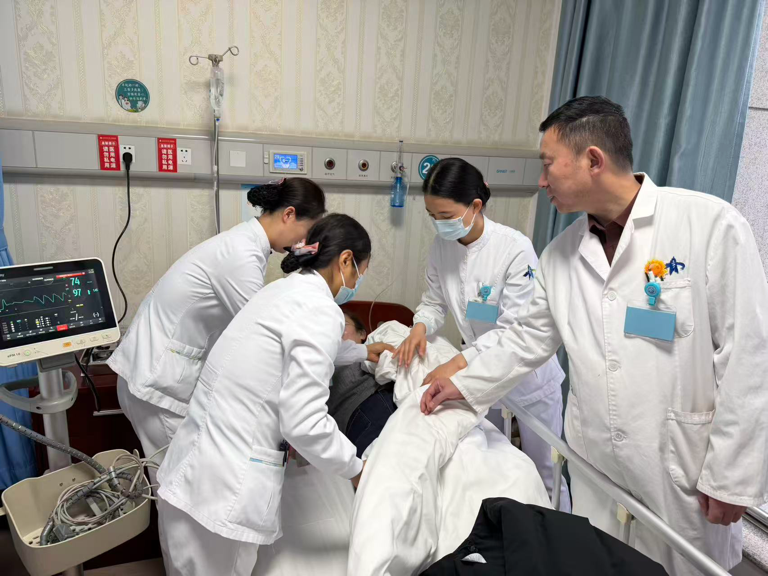
“医生!护士!快来看看,23床患者很不舒服!”17时,演练正式拉开帷幕。场景设定为一名刚行经股动脉穿刺冠状动脉支架植入术(PCI)后1小时的患者,突然出现胸闷、心慌、大汗淋漓,伴恶心呕吐。责任护士在巡视病房时第一时间发现异常,立即启动应急响应程序。责任护士一边通过床头呼叫器大声呼救,一边迅速安抚患者情绪。闻讯而来的护士迅速推来抢救车、心电监护仪及急救药品车。抢救团队3人一组,分工明确,配合默契:A护士迅速为患者连接心电监护,精准报出生命体征——心率36次/分,呼吸22次/分,血压84/42mmHg,血氧饱和度88% ;B护士凭借娴熟技术快速建立第二条静脉通路,遵医嘱预充抢救药物;C护士则负责记录与联络,并准备吸氧用物。值班医生张海兵接到呼叫后迅速抵达床旁。在快速排除低血糖(指尖血糖6.7mmol/L)后,结合患者股动脉穿刺压迫的病史及当前心率减慢、血压下降的临床表现,当即作出判断:“高度怀疑迷走神经反射,不排除心包压塞可能!”“立即遵医嘱静脉推注阿托品、多巴胺,加快补液速度!”一条条指令清晰下达。与此同时,护士立即为患者松开股动脉穿刺处的加压沙袋,以减轻对血管的刺激。为确保万无一失,科室同步启动床边心脏彩超检查。随着彩超机上显示“未见心包积液”,大家稍稍松了一口气,排除心包压塞后,迷走神经反射的诊断更加明确。经过约15分钟的紧张抢救,患者生命体征逐渐趋于平稳:心率回升至60次/分,血压升至112/72mmHg,血氧饱和度恢复到95%,胸闷、恶心症状明显缓解。抢救成功。

演练结束后,全体参与人员进行了全流程复盘。继教组长对演练中的时间节点、用药规范性、医护配合流畅度进行了细致点评。大家针对“术后2小时内高危时段的巡查重点”“如何早期识别迷走反射前驱症状”以及“如何更优化与患者家属沟通”等细节展开了热烈讨论 。“迷走神经反射虽然凶险,但只要我们早发现、早处理,患者预后通常良好。”刘星悒护士长在总结中强调,股动脉穿刺途径虽然技术成熟,但术后穿刺口疼痛、压迫过紧、患者情绪紧张均是诱发迷走反射的高危因素。她要求全体护理人员,尤其是年轻护士,必须熟练掌握各类并发症的早期识别能力,将“被动抢救”转变为“主动预防”。
此次演练不仅检验了医护人员对急危重症的快速反应能力,更通过高度还原真实临床场景,锤炼了团队在紧急情况下的心理素质和协作精神。心血管内科六病区将以此次演练为契机,持续开展常态化技能培训与应急预案演练,全力为患者的“心”健康保驾护航。